News – LDL-C senken aktuell
Was gibt es Neues rund um die Themen LDL-Cholesterin, LDL-C-Zielwerte, und innovative Ansätze der lipidsenkenden Therapie und der kardiovaskulären Risikoreduktion? Bleiben Sie up to date!

Haben Sie den Spürsinn von Dr. House?
Eine junge Frau berichtet immer wieder über starke Muskelschmerzen unter einer lipidsenkenden Therapie mit Statinen. Die Diagnose scheint klar. Doch…

Lipidtherapie: mit der richtigen Kombination zum Erfolg
Aktuelle Studien zeigen: Zu wenige Patient:innen mit Hypercholesterinämie und hohem oder sehr hohem kardiovaskulärem Risiko erreichen die empfohlenen…

Das Plus für Ihre Patient:innen: Add-on-Therapien zur CV-Risikoreduktion
Aufgepasst im Schaltjahr 2024: Mit dem 29.02. gab es dieses Jahr einen Tag geschenkt, sozusagen ein „Add-on“ im Kalender. Der ideale Anlass, um auch…

Herzkrank auf der Skipiste: Geht das?
Ausdauersport kann für herzkranke Menschen gesundheitsfördernd sein – doch wie sieht es mit Wintersport bei eisigen Temperaturen aus? Sind Langlauf…

Helden mit und fürs Herz: Selbsthilfeorganisationen für Betroffene
Angebote von Selbsthilfeorganisationen sind eine wichtige Ergänzung der ärztlichen Behandlung. Lesen Sie, wo Ihre Herz-Patient:innen die passende…

Wann ist eine Lipidtherapie in der Hausarztpraxis verordnungsfähig?
Ein hoher LDL-C Wert ist keine Lappalie. Er kann ein großes Risiko für die Gefäße und damit auch für mögliche schwere Herz-Kreislauferkrankungen…
Subanalysen der CLEAR-Outcomes-Studie bestätigen Wirksamkeit des LDL-Senkers
Auf dem Jahreskongress 2023 der European Society of Cardiology (ESC) wurden spannende Ergebnisse zwei neuer Subgruppenanalysen der…

Blick durch die Lupe: Patient:innen mit (sehr) hohem CV-Risiko
Im Lipidmanagement entscheidet das kardiovaskuläre (CV) Gesamtrisiko über die Intensität der präventiven Maßnahmen.1 Wie Sie Betroffene mit hohem und…

Quiz zum Lipidmanagement
Kennen Sie die empfohlenen LDL-C-Zielwerte der europäischen Leitlinien? Ist Ihnen das Stufenschema zur Therapieeskalation bei Nichterreichen der…

Doppelt punkten mit ACL-Hemmung
ACL-Hemmung kann bei Menschen mit hohem und sehr hohem kardiovaskulärem Risiko nicht nur eine effektive Senkung des LDL-Cholesterins bewirken, sondern…

Sportlich, jung und ein LDL-C von 240 mg/dl: Was steckt dahinter?
Hanna Gonzáles ist 25 Jahre jung, treibt viel Sport und ernährt sich gesund. Doch nicht nur ihr Cholesterinspiegel ist erhöht, es zeichnet sich auch…

Ziel verpasst! Ungenutztes Potenzial im Lipidmanagement
Aktuelle Daten aus dem SANTORINI-Register zeigen: Risikogruppen erreichen die empfohlenen Zielwerte des LDL-Cholesterins (LDL-C) zu selten. Woran das…

Conference Highlights vom ACC 2023: Die CLEAR Outcomes-Studie ist ein zusätzliches Argument in der Patient:innen-Kommunikation
Expert:innen der kardiovaskulären Medizin erwarteten mit Spannung die Ergebnisse der CLEAR Outcomes-Studie1, die am 04. März auf dem 23. ACC /WCC…

Conference Highlights vom 23. ACC /WCC: Das ändert sich mit den Ergebnissen der CLEAR Outcomes-Studie in der Lipidtherapie
Auf dem 23. ACC /WCC wurden am 04. März die Ergebnisse der CLEAR Outcomes-Studie einem Publikum aus internationalen Expert:innen der kardiovaskulären…

EAS-Kongress: Studiendaten Lipidmanagement zum ersten Mal in Europa vorgestellt
Am 24. Mai 2023 wurden die Daten zweier aktueller Studien zur Wirksamkeit eines ACL-Hemmers endlich auch einem europäischen Fachpublikum vorgestellt.…
Neue Studie: ACL-Hemmer senkt CV-Risiko
Die Studie untersuchte, ob ein ACL-Hemmer helfen kann, das Risiko für schwerwiegende CV- Ereignisse bei Patient:innen mit einem hohen Risiko zu…

Innovative orale Lipidtherapie: Im klinischen Alltag angekommen?
Wie bewährt sich die innovative orale Lipidtherapie in der klinischen Routinepraxis? Eine Zwischenanalyse der MILOS-Studie verrät, welche Patientinnen…

Orales Add-on in der Lipidtherapie erreicht bei der CLEAR Outcomes-Studie den primären Endpunkt
Die kardiovaskuläre Outcomes-Studie CLEAR der Phase III hat ihren primären Endpunkt erreicht. Die gesamten Ergebnisse werden im März bei der…

Update Lipidmanagement – Der G-BA-Beschluss vom 15. Dezember 2022 und seine Bedeutung für die Praxis
In seiner Sitzung am 15. Dez 2022 hat sich der Gemeinsame Bundesausschuss (G-BA) damit beschäftigt, wie die Pharmakotherapie der primären…

Wie sicher ist ACL-Hemmung als Add-on-Therapie?
ACL-Inhibition stellt eine zusätzliche Therapieoption zur Senkung erhöhter LDL-Cholesterin-Spiegel dar. Im folgenden Beitrag finden Details über die…

Disease Management Programme auf einen Blick
Disease Management Programme (DMP) sollen die Versorgungsqualität in Deutschland verbessern. Fünf Fragen und Antworten über DMPs und das Programm für…

Mögliche Ursachen für Muskelschmerzen unter Statintherapie
Etwa 10-30 % der Patientinnen und Patienten berichten unter einer Statintherapie von Statin-assoziierten Muskel-Symptomen (SAMS). SAMS sind damit eine…

Thomas W. - ein „austherapierter“ Patient? Wie würden Sie vorgehen?
Die Therapie von Hypercholesterinämie stellt häufig eine Herausforderung dar. Viele Behandlungsoptionen, nicht-adhärente Patienten und diverse…

Die unbequeme Wahrheit (Teil 3)
Um das Thema Cholesterin ranken sich viele Mythen. Besonders im Fokus steht dabei die Ernährung und deren positive oder negative Auswirkungen auf die…

Neue Studiendaten – Was hat sich bei der Lipidtherapie getan?
Etwa 2 Jahre nach der Aktualisierung der Leitlinie zur Diagnostik und Therapie der Dyslipidämie durch die European Society of Cardiology…

Der Verordnungscheck: 5 Fragen zur praktischen Verordnung eines ACL-Inhibitors
Seit November 2020 steht ein Wirkstoff aus der Klasse der ACL-Inhibitoren zur Senkung von LDL-Cholesterin (LDL-C) zur Verfügung. In der Praxis stellen…
Muskelschmerzen: 4 Tipps bei der Statintherapie
Statin-assoziierte Muskelsymptome (SAMS) gehören zu den häufigsten Nebenwirkungen und den größten Ängsten der Patienten während einer Statintherapie.…

Die unbequeme Wahrheit (Teil 2)
Tipps und Tricks rund um das Thema Herzgesundheit und Cholesterin gibt es viele. Ihre Patientinnen und Patienten hören, lesen oder befragen Sie fast…

Sportlich, jung und ein LDL-C von 240 mg/dl: Was steckt dahinter?
Hanna Gonzáles ist 25 Jahre jung, treibt viel Sport und ernährt sich gesund. Doch nicht nur ihr Cholesterinspiegel ist erhöht, es zeichnet sich auch…

Orale Add-on-Therapien zur LDL-C-Senkung
Seit November 2020 stehen 2 orale Add-on-Therapien für Patient*innen mit hohem oder sehr hohem kardiovaskulären Risiko zur Verfügung, die mit den…

Familiäre Hypercholesterinämie: Eine oft unerkannte Erkrankung
Die weltweite Prävalenz einer heterozygoten familiären Hypercholesterinämie wird in der Bevölkerung auf 1:200-250 geschätzt.1 Wird sie rechtzeitig…

Brauchen wir Gendermedizin?
Im Bereich der Herz-Kreislauferkrankungen herrschen zum Teil gravierende Unterschiede zwischen Frauen und Männern. Diese verdienen sowohl im…

Medical Cardio Update: Ausgabe 2
Dies ist die zweite Ausgabe unseres Medical Cardio Updates in 90 Sekunden. Kurz, prägnant und deshalb informativ – das ist unser Ziel.

Lipidtherapie als Risiko für einen Diabetes mellitus?
Hat eine lipidsenkende Therapie einen Einfluss auf das Risiko für einen Diabetes mellitus? Studiendaten zu Statinen und den oralen…

Die unbequeme Wahrheit (Teil 1): 3 Lipid-Mythen im Faktencheck
Zum Thema „Cholesterin senken“ kursieren viele Informationen im Netz: Zahlreiche Ernährungstipps und der angeblich schädliche Einfluss von…

3 Gründe für die Fixkombination
Seit November 2020 steht ein Wirkstoff aus der Klasse der ACL-Inhibitoren, als orale Add-on-Therapiestufe in der LDL-C-Senkung zur Verfügung – als…

Hochrisikopatient und hohes LDL-C: Tipps zur Lebensstilanpassung
Wie lässt sich ein erhöhtes Herzinfarktrisiko aufgrund von Multimorbidität durch Lebensstilanpassungen senken? Erfahren Sie anhand eines…

LDL-C-Senkung ist kein leichtes Spiel: Die wichtigsten Fakten auf einen Blick
ACL-Hemmung und die Fixkombination aus einem ACL-Inhibitor und einem Cholesterinresorptionshemmer bieten Patienten mit hohem und sehr hohem…

Kann hochintensives Intervalltraining das kardiovaskuläre Risiko senken?
In Deutschland erfüllen ca. 40-50 % der Erwachsenen nicht das empfohlene Mindestmaß an körperlicher Aktivität.1 Gründe hierfür sind oft geringe…

LDL-C-Senkung durch ACL-Hemmung: Wie wirksam ist die Add-on-Therapie?
Mit der Fixkombination aus aus einem ACL-Inhibitor und einem Cholesterinresorptionshemmer stehen Patienten mit hohem und sehr hohem kardiovaskulären…

Medical Cardio Update: Ausgabe 1
Dies ist die erste Ausgabe unseres Medical Cardio Updates in 90 Sekunden. Kurz, prägnant und deshalb informativ – das ist unser Ziel. Wir freuen uns…

NILEMDO® zur innovativsten Substanz des Jahres 2021 gekürt
Unser Lipidsenker erhält den 27. Innovationspreis der Pharmazeutischen Zeitung (PZ). Insgesamt 32 neue Arzneistoffe aus dem Vorjahr hatten der…

Lipidtherapie in Pandemiezeiten: 4 Tricks für Sie und Ihre Patienten
Trotz sinkender Fallzahlen und steigender Impfquoten bestimmt SARS-CoV-2 nach wie vor das Tagesgeschehen. Die Therapie von „stillen“ Erkrankungen wie…

Therapie-Leitfaden bei erhöhtem LDL-Cholesterin
Welche Therapieoptionen stehen Ihnen für die Behandlung von Patienten mit erhöhtem LDL-Cholesterin (LDL-C) zur Verfügung? Ein Blick in die aktuellen…
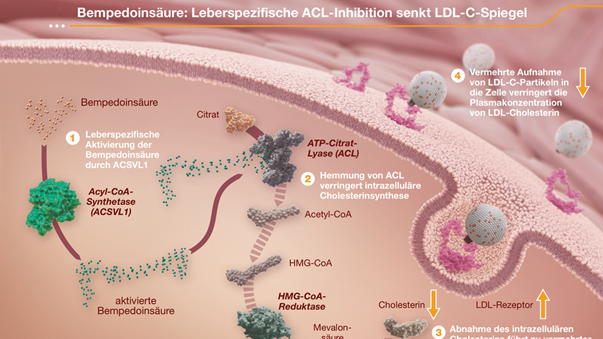
LDL-C- Senkung durch einen innovativen leberspezifischen ACL-Inhibitor
Mit den aktuell verfügbaren Lipidtherapien kann bei einem Großteil der Patienten mit hohem und sehr hohem kardiovaskulärem Risiko das LDL-C nicht…

Groß angelegte Studie räumt mit dem Mythos vom „harmlosen“ Übergewicht auf
Schon ein paar Kilos zu viel erhöhen das kardiovaskuläre Risiko, wie schottische Wissenschaftler in einer aktuellen Studie herausfanden. Das geringste…

Cholesterin durch aktuelle Ernährungstrends natürlich senken
Sich ungesund zu ernähren, kann handfeste Folgen nach sich ziehen: Fast jeder zweite Herz-Kreislauf-bedingte Todesfall in Europa ist…

DGK: neue Preise für klinische Lipidforschung
Die Deutsche Gesellschaft für Kardiologie hat zur Förderung der klinischen Lipidforschung in diesem Jahr zwei neue Preise ausgelobt, die von der…

Hohes Potential durch LDL-C-Senkung
Nach einem Herzinfarkt oder Schlaganfall gilt es, das Risiko für ein Folgeereignis auf ein Minimum zu senken. Studien weisen darauf hin, dass…

Patientenkommunikation – mit Gefühl und Verstand
Welcher Arzt kennt ihn nicht, den Patienten, der mit ausgedruckten Informationen aus dem Internet zum Gespräch erscheint? Doch auch diese Patienten…

LDL-C-Zielwert erreichen: „The Lower the Better“ oder „Fire-and-Forget“?
Mona Lisa ist nach heutigem Stand die erste bekannte Patientin mit familiärer Hypercholesterinämie.1 Noch heute, über 500 Jahre später, und trotz der…
Informationsmaterialien - für Sie und für Ihre Patienten

Diese Informationsmaterialien enthalten wichtige Informationen rund um das Thema Lipidmanagement. Zudem gibt eine leicht verständliche Patient:innenbroschüre Sicherheit im Umgang mit der Erkrankung.

