Sich ungesund zu ernähren, kann handfeste Folgen nach sich ziehen: Fast jeder zweite Herz-Kreislauf-bedingte Todesfall in Europa ist ernährungsbedingt.1 Können aktuelle Ernährungstrends, wie Intervallfasten oder Veganismus, diesen Trend stoppen? Die Antwort lautet eindeutig "Ja"!
Unverzichtbare Basis zur Senkung des kardiovaskulären Risikos
Fakt ist: Das Herzinfarktrisiko steigt mit zunehmenden LDL-Cholesterinwerten. Aber auch erhöhte Triglycerid- und niedrige HDL-Cholesterinwerte sind mit einem erhöhten kardiovaskulären Risiko assoziiert. Im Gegenzug führt eine Senkung des LDL-Cholesterins zu einer Reduktion des kardiovaskulären Risiko proportional zur absolut erreichten LDL-Cholesterin-Reduktion.2 Die Senkung des LDL-Cholesterins zeigte eine Verlangsamung der Atherosklerose-Progression, eine Reduktion kardiovaskulärer Ereignisse um 30–40 % sowie eine Reduktion der Letalität um bis zu 34 %.3 Was Cholesterin genau ist, wozu man es braucht und warum zu hohes LDL-C gefährlich ist, fasst unser Infoblatt "Cholesterin" für Patienten zusammen.
Eine zielgerichtete Ernährungsumstellung kann das koronare Risiko positiv beeinflussen, direkt oder durch die Auswirkung auf die klassischen Risikofaktoren, wie beispielswiese Plasmalipide, Blutdruck oder Glukosespiegel.2 Im Rahmen der Lebensstiländerung stellt die Ernährungsanpassung die Basis jeder cholesterinsenkenden Therapie dar – allein ist sie jedoch in den meisten Fällen nicht ausreichend, daher wird sie bei Patienten mit koronarer Herzerkrankung oft durch eine medikamentöse Therapie, z. B. mit Statinen, ergänzt.3 Welche Möglichkeiten es gibt, das LDL-C zu senken, finden interessierte Patienten in unserem Infoblatt "LDL-C erfolgreich senken"
Wie stark Cholesterol-haltige Nahrungsmittel das Risiko für Herz-Kreislauf-Erkrankungen erhöhen, wird seit Jahren kontrovers diskutiert. Laut einer aktuellen Analyse der WHO wird jeder zweite Todesfall, der infolge eines Herzinfarkts oder Schlaganfalls auftritt, durch eine ungünstige Ernährungsweise verursacht.1 Ob und inwieweit dies aber vom Cholesteringehalt der Lebensmittel abhängt, ist nicht klar.
Cholesterin senken – aber wie?

Was ist Cholesterin eigentlich genau? Was kann ich selbst tun, um zu hohes Cholesterin zu senken? Wie geht es anderen Betroffenen? Und wie gefährlich ist zu hohes Cholesterin wirklich?
Spannende Infoblätter, Broschüren und Videos von Betroffenen finden Sie hier
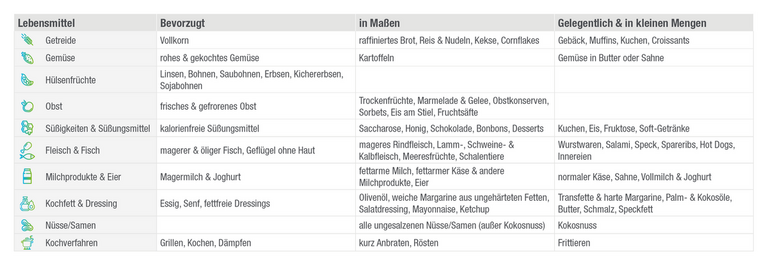
Welche Lebensmittel bevorzugt werden sollten
Die European Society of Cardiology (ESC) und die European Atherosclerosis Society (EAS) bestätigen in ihren Leitlinienempfehlungen die Schlüsselrolle der Ernährung zur Prävention von atherosklerotischen und kardiovaskulären Erkrankungen. Es reicht nicht aus, nur das Gesamtcholesterin zu senken: Das Verhältnis von „gutem“ HDL-C zu „schlechtem“ LDL-C muss stimmen. Ein hoher Konsum von Obst, nicht-stärkehaltigem Gemüse, Nüssen, Hülsenfrüchten, Fisch, Joghurt oder Vollkornprodukten, kombiniert mit weniger roten oder verarbeiteten Fleischwaren, hochraffinierten Kohlenhydraten oder Salz, scheinen mit einem niedrigerem kardiovaskulären Risiko einherzugehen. Darüber hinaus scheint der Ersatz von tierischen Fetten, inklusive Milch-Fetten, durch pflanzliche Fettquellen das kardiovaskuläre Risiko zu reduzieren.2 Welche Ernährungsempfehlungen die Leitlinien-Autoren geben, finden Sie in der nachfolgenden Abbildung.
Welchen Einfluss hat die vegane oder vegetarische Ernährung?
Vegetarier weisen meist einen deutlich geringeren Gesamt- und LDL-Cholesterinspiegel auf. Dies ist dadurch begründet, dass pflanzliche Lebensmittel kein Cholesterin enthalten und darüber hinaus auch weniger gesättigte, aber dafür mehr einfach und mehrfach ungesättigte Fettsäuren liefern. Bei Veganern zeigt sich dieser Effekt sogar noch deutlicher.4 Diese positive Auswirkung bestätigt sich auch im Hinblick auf weitere kardiovaskuläre Risikofaktoren: Beispielsweise Übergewicht, Adipositas, Diabetes mellitus Typ 2 oder auch Hypertonie treten bei diesen beiden Ernährungsformen deutlich seltener auf.5
Aber welchen Einfluss hat der Verzehr der verschiedenen pflanzlichen Lebensmittelgruppen?
- Obst & Gemüse: Ein hoher Verzehr verringert das Erkrankungsrisiko für Herz-Kreislauf-Erkrankungen um 15–35 % im Vergleich zu einem niedrigen Verzehr.6,7
- Vollkornprodukte: Ein hoher Verzehr verringert das Erkrankungsrisiko für Herz-Kreislauf-Erkrankungen um etwa 20 % im Vergleich zu einem niedrigen Verzehr.8
- Nüsse: 5 Portionen pro Woche senken das kardiovaskuläre Sterberisiko um bis zu 37 %. Diese besonders protektive Wirkung ist auf den hohen Gehalt an Vitaminen, Mineralstoffen, Ballaststoffen und sekundären Pflanzenstoffen zurückzuführen.9
Zusätzlich haben einige Studien gezeigt, dass Fleischkonsum10-12 ein Risikofaktor für die Entstehung von kardiovaskulären Erkrankungen darstellt und auch ein hoher Verzehr von Eiern (d. h. ≥ 7 Stück pro Woche) das Herzinsuffizienz-Risiko steigern kann13.
Die Meta-Analyse von Monica Dinu und Kollegen ist die erste systematische Übersichtsarbeit, die alle bis dato verfügbaren Beobachtungsstudien (98 Querschnittsstudien, 10 prospektive Kohortenstudien) zum Thema umfasst. Die Studien haben den Zusammenhang zwischen vegetarischer und veganer Ernährung und verschiedenen Gesundheitsfolgen – einschließlich der Risikofaktoren für chronische Krankheiten sowie die Inzidenz und Mortalität kardiovaskulärer und neoplastischer Erkrankungen – insgesamt bei mehr als 130.000 Vegetariern und 15.000 Veganern untersucht.14
Es zeigte sich:14
- eine signifikante Reduktion der relevanten Risikofaktoren, wie BMI, Gesamtcholesterin, LDL-Cholesterin und Glukose-Spiegel bei Veganern und Vegetariern im Vergleich zu Omnivoren
- eine signifikante Reduktion des Risikos, der Inzidenz und/oder Mortalität einer ischämischen Herzattacke um 25 % (RR 0,75; 95 % KI, 0,68 bis 0,82)
Es ist jedoch zu beachten, dass diese Ergebnisse signifikant durch die Art der Querschnittsstudien beeinflusst und somit hochgradig anfällig für Verzerrungen sind.14
Intervallfasten: Essen mit Blick auf die Uhr
Auch die Beschränkung der Nahrungsaufnahme im Rahmen des Intervallfastens auf 10 Stunden am Tag ist seit einiger Zeit eine beliebte Diät-Methode. Eine Pilotstudie untersuchte über einen Zeitraum von 12 Wochen, welchen Effekt ein 14-stündiger Fastenzeitraum auf das Gewicht und die Blutfettwerte bei Patienten mit metabolischem Syndrom hat.15
Ergebnisse der Pilotstudie
Untersucht wurden 19 Teilnehmer mit metabolischem Syndrom. Die Patienten wurden generell nicht zu einer Kalorienreduktion oder Ernährungsumstellung aufgefordert. Innerhalb der 12 Wochen verloren die Teilnehmer 3,3 kg bzw. etwa 3 % ihres Ausgangsgewichtes (p = 0,00028). Dies führte zudem zu einer Verringerung des BMIs um etwa 3 % (p = 0,0001), zu einem Rückgang des Körperfettes um ca. 35 % (p = 0,0001) sowie zu einer signifikanten Absenkung des viszeralen Fettanteils ebenfalls um 3 % (p = 0,004). Zudem konnte ein signifikanter Rückgang der Blutfettwerte beobachtet werden, welche nicht auf die Gewichtsabnahme zurückzuführen war:15
- Gesamtcholesterin: -11 % (-13,1 mg/dl; p = 0,03)
- LDL-Cholesterin: -11 % (-11,9 mg/dl; p = 0,0116)
- Non-HDL-Cholesterin: -9 % (-11,6 mg/dl; p = 0,04)
Mehr als jeder 4. Patient führte das Intervallfasten nach Abschluss der 12-wöchigen Studiendauer fort. Die hohe Compliance deutet daraufhin, dass das Intervallfasten eine gute Option zur Anpassung der Ernährung für Patienten mit metabolischem Syndrom sein kann.15
Das könnte Sie auch interessieren:

Haben Sie den Spürsinn von Dr. House?
Eine junge Frau berichtet immer wieder über starke Muskelschmerzen unter einer lipidsenkenden Therapie mit Statinen. Die Diagnose scheint klar. Doch…

Lipidtherapie: mit der richtigen Kombination zum Erfolg
Aktuelle Studien zeigen: Zu wenige Patient:innen mit Hypercholesterinämie und hohem oder sehr hohem kardiovaskulärem Risiko erreichen die empfohlenen…

Das Plus für Ihre Patient:innen: Add-on-Therapien zur CV-Risikoreduktion
Aufgepasst im Schaltjahr 2024: Mit dem 29.02. gab es dieses Jahr einen Tag geschenkt, sozusagen ein „Add-on“ im Kalender. Der ideale Anlass, um auch…
Referenzen:
-
Meier T. Cardiovascular mortality attributable to dietary risk factors in 51 countries in the WHO European Region from 1990 to 2016: a systematic analysis of the Global Burden of Disease Study. European Journal of Epidemiology 2019;34(1):37–55. Online unter: https://link.springer.com/article/10.1007%2Fs10654-018-0473-x. Zuletzt aufgerufen am 20.04.2021.
-
Mach F et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. European Heart Journal 2020;41(1):111–188.
-
Dietz R et al. Leitlinie zur Diagnose und Behandlung der chronischen koronaren Herzerkrankung der Deutschen Gesellschaft für Kardiologie – Herz- und Kreislaufforschung (DGK). Z Kardiol 2003;92:501–521.
-
Key TJ, Appleby PN. Vegetarianism, coronary risk factors and coronary heart disease. In: Sabate J, ed. Vegetarian nutrition. Boca Raton: CRC Press; 2001: 33–54.
-
Leitzmann C, Keller M. Vegetarische Ernährung. 3. Aufl. Stuttgart: Ulmer; 2013.
-
Dauchet L et al. Fruit and vegetable consumption and risk of coronary heart disease: a meta-analysis of cohort studies. J Nutr 2006; 136(10):2588–2593.
-
Ströhle A et al. Vegetarische Ernährung: Präventives Potenzial und mögliche Risiken. Teil 1: Lebensmittel pflanzlicher Herkunft. Wien Klin Wochenschr 2006;118(23–24):728–737.
-
Mellen PB et al. Whole grain intake and cardiovascular disease: a metaanalysis. Nutr Metab Cardiovasc Dis 2008;18(4):283–290.
-
Kelly JH Jr, Sabaté J. Nuts and coronary heart disease: an epidemiological perspective. Br J Nutr 2006;96(suppl 2):S61–S67.
-
Kontogianni MD et al. Relationship between meat intake and the development of acute coronary syndromes: the CARDIO2000 case-control study. Eur J Clin Nutr 2008;62(2):171–177.
-
Sinha R et al. Meat intake and mortality: a prospective study of over half a million people. Arch Intern Med 2009;169(6):562–571.
-
Pan A et al. Red meat consumption and mortality: results from 2 prospective cohort studies. Arch Intern Med 2012;172(7):555–563.
-
Djoussé L, Gaziano JM. Egg consumption and risk of heart failure in the Physicians‘ Health Study. Circulation 2008;117(4):512–516.
-
Dinu M et al. Vegetarian, vegan diets and multiple health outcomes: A systematic review with meta-analysis of observational studies. CRITICAL REVIEWS IN FOOD SCIENCE AND NUTRITION 2017;57(17):3640–3649.
-
Wilkinson J et al. Ten-Hour Time-Restricted Eating Reduces Weight, Blood Pressure, and Atherogenic Lipids in Patients with Metbolic Syndrome. Cell Metab 2020;31(1):92-104.e5.