Kardiovaskuläres Risikoprofil – Welche Patient:innen sind besonders gefährdet?
Da bei Patient:innen häufig gleichzeitig verschiedene Risikofaktoren vorliegen und miteinander interagieren, wird für die Auswahl der geeigneten Therapie eine systematische Einschätzung des individuellen kardiovaskulären Risikoprofils empfohlen. Hierzu wurden unterschiedliche Systeme entwickelt, wie z. B. der Framingham-Score (Systematic Coronary Risk Evaluation)1, der PROCAM (Prospective Cardiovascular Münster Study)2-Score und das von der Europäischen Gesellschaft für Kardiologie (ESC) mithilfe von Daten aus 12 europäischen Kohortenstudien entwickelte SCORE (Systematic COronary Risk Evaluation)-System.3,4
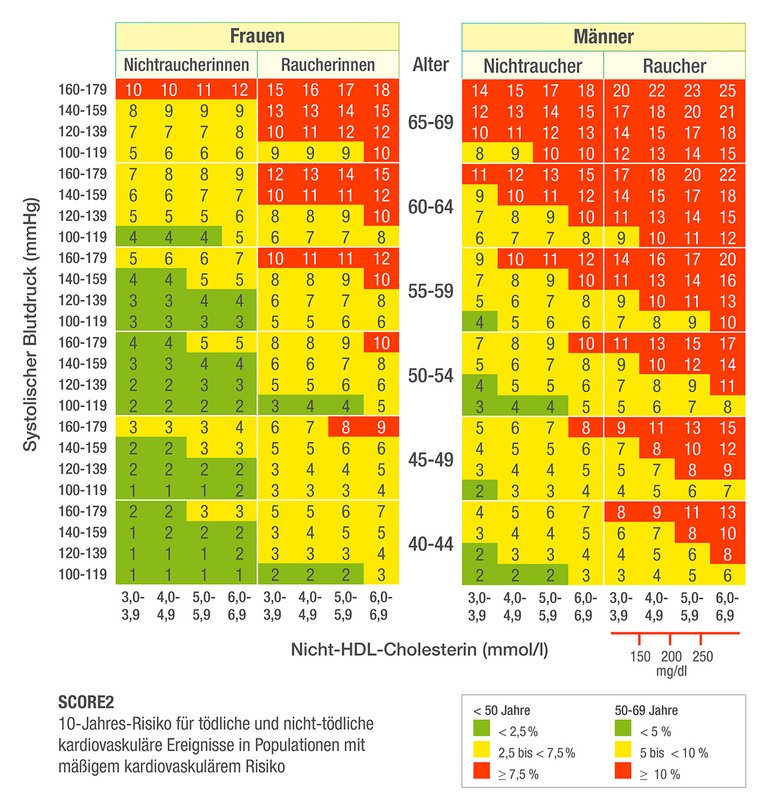
Im Jahr 2021 wurde das SCORE-Prädiktionsmodell der ESC für tödliche und nichttödliche kardiovaskuläre Ereignisse anhand der Daten von 677.684 Personen aus 13 europäischen Ländern aktualisiert (SCORE2).5
Einschätzung des kardiovaskulären Risikos (SCORE-System)
Die Abschätzung des 10-Jahres-Risikos für (tödliche und nichttödliche) kardiovaskuläre Ereignisse der Bevölkerung gemäß SCORE2 basiert auf folgenden Risikofaktoren.5
- Alter
- Geschlecht
- Raucher:in/Nichtraucher:in
- Systolischer Blutdruck (ideal: ≤ 120 mmHg4)
- Gesamtcholesterin (ideal: ≤ 155 mg/dl bzw. ≤ 4mmol/l4)
- HDL-Cholesterin
SCORE2 stellt zudem unterschiedliche Charts für Regionen mit niedrigem, mäßigem, hohem und sehr hohem kardiovaskulärem Risiko bereit – Deutschland gilt hierbei als Region mit mäßigem kardiovaskulärem Risiko.5
Das SCORE-System ist anwendbar4
bei asymptomatischen Erwachsenen im Alter über 40 Jahre sofern keine gesicherten atherosklerotischen kardiovaskulären Erkrankungen, Diabetes mellitus, chronische Nierenerkrankungen oder sehr hohe individuelle Risikofaktoren vorliegen.
Konversion SCORE zu SCORE2
Gemäß der europäischen Leitlinie zum Management der Dyslipidämie (2019)4 ist das nach SCORE ermittelte Risiko tödlicher Ereignisse bei Männern mit 3 und bei Frauen mit 4 zu multiplizieren, um das Risiko von tödlichen und nichttödlichen Ereignissen nach dem aktualisierten SCORE25 zu erhalten.
SCORE2-OP – ältere Patient:innen ≥ 70 Jahre
Für Patient:innen im Alter von 70 Jahren oder älter ist zudem im Jahr 2021 von der ESC ein Prädiktionsmodell zur Abschätzung des 5- und 10-Jahres-Risikos für kardiovaskuläre Ereignisse speziell für ältere Patient:innen veröffentlicht worden.7
Hohes oder sehr hohes kardiovaskuläres Risiko
Allgemein wird bei Hochrisikopatient:innen zwischen Patient:innen mit hohem und sehr hohem kardiovaskulärem Risiko differenziert.
- Bei gesichertem Diabetes mellitus Typ 1 oder Typ 2, Vorliegen einer chronischen Nierenerkrankung, familiären Hypercholesterinämie oder bei prominenten Risikofaktoren, gehören diese Patienten automatisch zur Kategorie „hohes oder sehr hohes kardiovaskuläres Risiko“.4
- Die Unterscheidung zwischen hohem und sehr hohem Risiko basiert auf der Schwere des Diabetes und der Nierenerkrankung bzw. auf zusätzlich vorhandenen Risikofaktoren.4
Patient:innen mit klinisch oder in bildgebenden Untersuchungen nachgewiesener atherosklerotischen Erkrankung haben definitionsgemäß immer ein sehr hohes kardiovaskuläres Risiko.
Einordnung der Risikokategorien gemäß europäischer Leitlinien (modifiziert nach Mach et al., 20204 undKatzmann et al., 20195); ACS: akutes Koronarsyndrom, ASCVD: atherosklerotische kardiovaskuläre Erkrankung, CT: Computertomografie, eGFR: geschätzte glomeruläre Filtrationsrate, J: Jahre, RF: Risikofaktor, TIA: transitorische ischämische Attacke.
Warum Patient:innen mit hohem oder sehr hohem Risiko frühzeitig identifiziert werden müssen:
- Patient:innen mit hohem oder sehr hohem Risiko sind durch kardiovaskuläre Ereignisse (Myokardinfarkt, Apoplex, peripherer Gefäßverschluss, etc.) besonders gefährdet.3,4
- Ist auf eine intensive Reduktion des kardiovaskulären Risikos zu achten, womit das Risiko eines Ereignisses signifikant gesenkt werden kann. So gelten für diese Patienten z. B. strengere LDL-C-Zielwerte4:
- Hohes Risiko:
Empfohlen wird ein LDL-Cholesterinspiegel < 70 mg/dl (< 1,8 mmol/l) und eine zusätzliche Senkung des LDL-C um mindestens 50 % - Sehr hohes kardiovaskuläres Risiko:
Angestrebt wird ein LDL-C-Zielwert < 55 mg/dl (< 1,4 mmol/l), zusätzlich eine LDL-C-Reduktion um mindestens 50 %.
- Hohes Risiko:
Weitere Einzelheiten zu LDL-C-Zielwerten finden Sie hier.
Wichtig: Patient*innen können unerkannt ein hohes kardiovaskuläres Risiko aufweisen, wenn z. B. ihre kardiovaskuläre Erkrankung noch nicht diagnostiziert worden ist – was bei dem typischerweise zunächst asymptomatischen Verlauf häufig vorkommt. Umso bedeutender ist die Kontrolle bekannter, modifizierbarer Risikofaktoren wie etwa eine Hypercholesterinämie.9
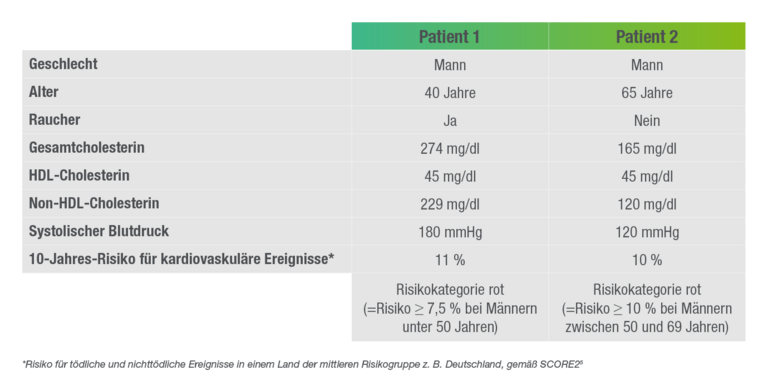
Jung und trotzdem gefährdet – das Konzept des Risikoalters
Das Risikoalter entspricht dem Alter einer Person ohne kardiovaskuläre Risikofaktoren, die dasselbe kardiovaskuläre Risiko hat, wie eine jüngere Person mit Risikofaktoren.4,8 Personen mit einem prominenten Risikofaktor können daher ein wesentlich höheres Risikoalter aufweisen als es dem Alter bei optimaler Risikokonstellation entspricht.4
So fällt beispielsweise ein 40-jähriger Raucher mit arterieller Hypertonie (180 mmHg systolisch) und einem auf 274 mg/dl (7,1 mmol/l) erhöhten Gesamtcholesterin-Wert in die gleiche „rote“ Risikokategorie gemäß SCORE2 wie ein 65-jähriger Nichtraucher mit einem Gesamtcholesterin von 165 mg/dl (4,3 mmol/l) ohne weitere Risikofaktoren.
Adäquate Therapiemaßnahmen, wie z. B. eine Senkung des Gesamtcholesterin- bzw. LDL-C-Werts können das Risikoalter in Richtung des Alters bei idealer Risikofaktorkonstellation senken.4
Referenzen:
-
Kannel WB, Dawber TR, Kagan A, Revotskie N, Stokes J, 3rd. Factors of risk in the development of coronary heart disease--six year follow-up experience. The Framingham Study. Ann Intern Med 1961;55:33-50
-
Assmann G, Cullen P, Schulte H. Simple scoring scheme for calculating the risk of acute coronary events based on the 10-year follow-up of the prospective cardiovascular Munster (PROCAM) study. Circulation 2002;105:310-315.
-
Piepoli MF, Hoes AW, Agewall S, et al. 2016 European Guidelines on cardiovascular disease prevention in clinical practice: The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J 2016;37:2315-2381.
-
Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European Heart Journal 2019;41:111-188.
-
Score working group ESC Cardiovascular risk collaboration. SCORE2 risk prediction algorithms: new models to estimate 10-year risk of cardiovascular disease in Europe. Eur Heart J 2021;42:2439-2454.
-
Literaturnachweis: Deutsche Gesellschaft für Kardiologie – Herz-und Kreislaufforschung e.V. (2020) ESC/EAS Pocket Guidelines. Diagnostik und Therapie der Dyslipidämien, Version 2019. Börm Bruckmeier Verlag GmbH, Grünwald
Kurzfassung der „2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk“ (European Heart Journal; 2019 - doi/10.1093/eurheartj/ehz455) -
Score Op working group ESC Cardiovascular risk collaboration. SCORE2-OP risk prediction algorithms: estimating incident cardiovascular event risk in older persons in four geographical risk regions. Eur Heart J 2021;42:2455-2467.
-
Katzmann JL, Tunnemann-Tarr A, Laufs U. Europäische Leitlinien zu Lipiden 2019. Herz 2019;44:688-695.
-
Prochaska JH, Arnold N, Junger C, Munzel T, Wild PS. Prävention von Herz-Kreislauf-Erkrankungen. Herz 2018;43:87-100.