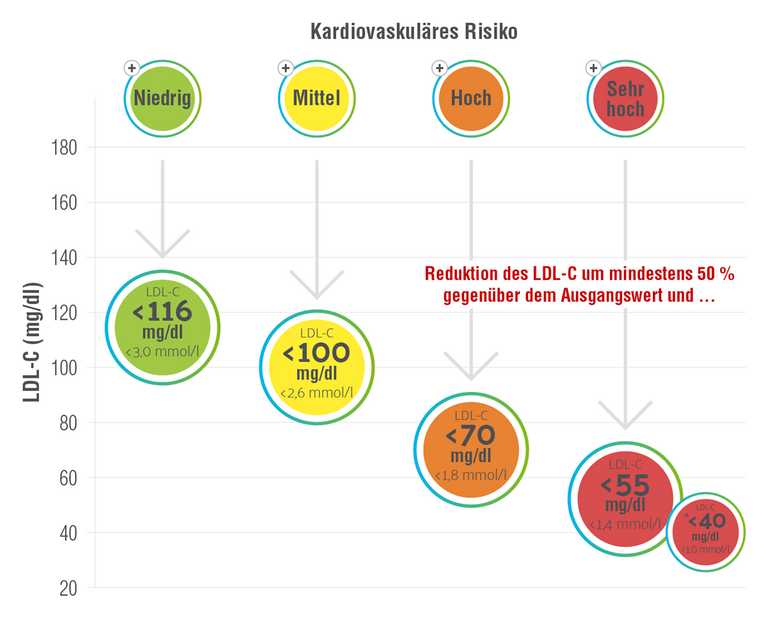
LDL-C-Zielwerte – je niedriger, desto besser
Die LDL-C-Zielwerte zur Reduktion des Risikos für kardiovaskuläre Ereignisse orientieren sich an definierten Risikogruppen. Die Einteilung der Patient:innen erfolgt anhand von bestehenden kardiovaskulären Erkrankungen, Risikofaktoren, Vorliegen einer familiären Hypercholesterinämie und dem 10-Jahres-Risiko für eine tödliche kardiovaskuläre Erkrankung (SCORE-System).1
Therapieziele nach kardiovaskulärem Risiko
Daten aus aktuellen klinischen Studien zeigen, dass eine intensive LDL-C-Senkung zu einer deutlichen Verminderung des kardiovaskulären Risikos führt. Eine Untergrenze für LDL-C-Werte gibt es dabei nicht. Vor diesem Hintergrund empfiehlt die aktuelle ESC/EAS-Leitlinie1 bei Patient:innen mit mittlerem, hohem und sehr hohem Risiko strengere Zielwerte für LDL-Cholesterin im Vergleich zu den 2016 publizierten Empfehlungen.2
Risikoadaptierte LDL-C-Zielwerte
- SCORE-10-Jahresrisiko < 1 % für ein tödliches kardiovaskuläres Ereignis
- Empfohlener LDL-C-Zielwert: < 116 mg/dl (< 3,0 mmol/l)1
- Diabetes mellitus seit < 10 Jahre bei jungen Patient:innen (Typ 1: Alter < 35 Jahre, Typ 2: Alter < 50 Jahre) ohne weitere Risikofaktoren
- SCORE-10-Jahresrisiko ≥ 1 bis < 5 % für ein tödliches kardiovaskuläres Ereignis
- Empfohlener LDL-C-Zielwert: < 100 mg/dl (< 2,6 mmol/l)1
- Ein deutlich erhöhter einzelner Risikofaktor (Gesamtcholesterin > 310 mg/dl (> 8 mmol/l), LDL-C > 190 mg/dl (> 4,9 mmol/l), Blutdruck > 180/110 mmHg)
- Familiäre Hypercholesterinämie ohne andere Hauptrisikofaktoren
- Diabetes mellitus ohne Organschäden (definiert als Mikroalbuminurie, Retinopathie oder Neuropathie) mit Diabetesdauer ≥ 10 Jahre oder mit zusätzlichem Risikofaktor
- Mittelschwere chronische Nierenerkrankung (eGFR 30−59 ml/min/1,73 m2)
- SCORE-10-Jahresrisiko ≥ 5 bis < 10 % für ein tödliches kardiovaskuläres Ereignis
- Empfohlener LDL-C-Zielwert: < 70 mg/dl (< 1,8 mmol/l)1
- Atherosklerotische kardiovaskuläre Erkrankung (ASCVD)
- klinisch: beinhaltet vorausgegangenes ACS (Myokardinfarkt oder instabile Angina pectoris), stabile Angina pectoris, koronare Revaskularisierung, Schlaganfall und TIA sowie periphere arterielle Erkrankungen
- Als in der Bildgebung dokumentierte ASCVD gelten Befunde, die sich als prädisponierend für klinische Ereignisse gezeigt haben. Hierzu gehören: relevante Plaques in der Koronarangiographie oder im CT (koronare Mehrgefäßerkrankung mit zwei zu > 50 % stenosierten epikardialen Hauptarterien) oder Plaques in der Ultraschalluntersuchung der Carotis
- Diabetes mellitus mit Organschäden (definiert als Mikroalbuminurie, Retinopathie oder Neuropathie) oder ≥ 3 Hauptrisikofaktoren oder Typ-1-Diabetes mit frühem Beginn und Dauer > 20 Jahre
- Schwere chronische Nierenerkrankung (eGFR < 30 ml/min/1,73 m2)
- Familiäre Hypercholesterinämie mit ASCVD oder anderem Hauptrisikofaktor
- SCORE-10-Jahresrisiko ≥ 10 % für ein tödliches kardiovaskuläres Ereignis
- Patient:innen mit sehr hohem kardiovaskulären Risiko sollten ihren LDL-C-Wert um mindestens 50 % gegenüber dem Ausgangswert senken.1
- Empfohlener LDL-C-Zielwert: < 55 mg/dl (< 1,4 mmol/l)1
Eine frühzeitige Diagnosestellung und intensive Therapie der Hypercholesterinämie sowie die Einstellung aller anderen Risikofaktoren kann das kardiovaskuläre Risiko der Patient:innen auf das Niveau der Allgemeinbevölkerung senken3.
Erfahren Sie mehr über die derzeit zur Verfügung stehenden medikamentösen Lipidsenker und den Bedarf an weiteren Optionen der LDL-C-Senkung.
Referenzen:
-
Mach F et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk: The Task Force for the management of dyslipidaemias of the European Society of Cardiology (ESC) and European Atherosclerosis Society (EAS). European heart journal 2019;41:111-188.
-
Catapano AL et al. 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias. European heart journal 2016;37:2999-3058.
-
Pressemitteilung der Deutschen Gesellschaft für Endokrinologie. Erbliche Fettstoffwechselstörung: Hochrisikopatienten früh diagnostizieren und behandeln. Neue europäische Leitlinie setzt auf noch niedrigere LDL-Zielwerte. https://www.endokrinologie.net/pressemitteilung/erbliche-fettstoffwechselstoerung.php.